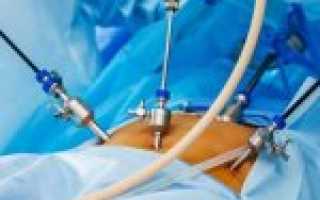
Лапароскопия – это целое направление в современной хирургии, которое с каждым годом становится всё популярнее, как среди пациентов, так и среди врачей. Оперативная гинекология также не осталась в стороне, и в настоящее время практически любая гинекологическая патология (речь идёт о матке, яичниках, маточных трубах) может быть прооперирована лапароскопическим методом. Этот метод одинаково хорош в лечении как доброкачественной патологии, так и в онкогинекологии.
Кроме того, это направление оперативной гинекологии направлено на уменьшение хирургической травмы, что в первую очередь ведет к улучшению состояния пациентки в раннем послеоперационном периоде. Поэтому уже в день операции пациент может быть подвержен активизации, тем самым снизив шанс развития послеоперационных осложнений.
Отзыв с форума:
Наиболее современное направление в лапароскопии и в оперативной гинекологии – робот-ассистированная хирургия. Оперирующий врач находится за пультом управления роботической системы, и все манипуляции внутри пациента выполняют рабочие манипуляторы робота-хирурга, что позволяет с исключительной точностью выполнять весь спектр гинекологических операций. Такая система позволяет исключить резкие движения инструментом, дрожание рук, контролирует состояние оператора и при необходимости остановит выполнение процедуры. При малейших нарушениях в калибровке инструмента робот остановит работу, пока проблема не будет решена. Оперативный доступ для обычной лапароскопии и робот-ассистированой практически одинаков.
Операции выполняются через разрезы на передней брюшной стенке в гипогастральной области (ниже пупка). В зависимости от выполняемой манипуляции количество разрезов может варьироваться. При диагностической лапароскопии – это один разрез 10 мм для оптического троакара или просто видеокамеры (или 5 мм – всё зависит от оснащённости медицинского центра) и один дополнительный разрез 5 мм для манипулятора.
Если говорить о сложных операциях на злокачественных новообразованиях, то одним из вариантов постановки рабочих портов будет следующим: один 10 мм для видеокамеры, два по 5 мм – для манипуляторов, один 12–14 мм для дополнительного манипулятора (например, мягкого зажима). Увеличенный размер разреза для этого инструмента обусловлен тем, что, помимо зажима, в конце операции через него при помощи специального инструмента (морцеллятора) можно будет извлечь, например, матку или другое образование больших размеров посредством его измельчения.
В любом случае такие разрезы не идут ни в какое сравнение с классическими разрезами при нижнесрединных лапаротомиях, которые использовались и используются по сей день. Если говорить об оперативных вмешательствах при доброкачественной патологии, то для пациента очень важным аспектом остаётся хороший косметический эффект. Рубцы, которые остаются после лапароскопических манипуляций – маленьких размеров и практически незаметны уже через 3–4 месяца. Но если пациентку всё-таки не устраивает косметический эффект, данные рубцы хорошо поддаются лазерной шлифовке. Некоторые пациентки делают в области рубца небольшую татуировку, которая маскирует его так хорошо, что даже при желании его будет трудно найти.
Наиболее частые показания использования лапароскопии в гинекологии:
- Диагностическая лапароскопия для уточнения диагноза.
- Лечебно-диагностическая – во время диагностики подтверждается диагноз и сразу выполняется операция по его лечению.
- Уменьшение ткани яичников, продуцирующих андрогены (электрокоагуляция, клиновидное иссечение до 2/3) при поликистозном синдроме.
- Проверка проходимости труб, оценка состояния яичников и т. д. при бесплодии.
- Ликвидация внематочной беременности.
- Иссечение кист, аспирация жидкости при кисте яичников.
- Иссечение узла (узлов) при миоме матки.
- Выявление причины, аспирация выпота, дренирование при воспалительных процессах в малом тазу.
- Гистрэктомия с придатками при онкологическом заболевании матки и придатков.
- Иссечение пораженных участков при эндометриозе.
Лапароскопические операции требуют анестезиологического пособия и выполняются только в специализированных медицинских центрах, имеющих лицензию на выполнение подобных манипуляций. Сохраняйте бдительность при выборе клиники, в которой будете оперироваться.
Видео ролик о том, как идет операция:
Матка и придатки в организме женщины: анатомия и функции
Матка относится ко внутренним половым органам женщины. Она представляет собой полый орган, образованный мышечной тканью, и имеет грушевидную форму, сдавленную в переднезаднем направлении. В течении жизни женщины размер и вес органа изменяется: у нерожавших женщин матка весит до 50 грамм, у рожавших – около 80-90 грамм. Длина девственной матки составляет примерно 7-8 сантиметров, толщина её стенок – 1-2 сантиметра.
Анатомическое расположение органа – между прямой кишкой и мочевым пузырём в области малого таза.
Строение матки представлено дном, стенками и сужающейся шейкой, при этом интересно, что дно располагается в верхней части органа, а шейка внизу примыкает к верхнему отделу влагалища.
Основными функциями органа является участие в процессе менструального цикла и зачатии плода. Именно в полости матки закрепляется оплодотворённый зародыш, там он развивается и растёт в течение 9 месяцев, а сама матка значительно растягивается.
Придатки яичника у женщины являются рудиментарными элементами. Придатки придатков называются околояичниками. Именно придаток яичника анатомически представлен надъяичниками. Он располагается между листками брыжейки маточной трубы латеральнее сзади яичника.
Придатки яичника состоят из продольных протоков и извилистых канальцев, в них впадающих. Этими канальцами являются поперечные протоки с маленьким просветом, слепые концы которых обращены в сторону ворот яичника.
К придаткам матки относятся сами яичники и маточные трубы. Маточные трубы (фаллопиевы трубы) являются парными органами продолговатой формы. Они расположены по обе стороны от матки, и соединяют её полость с брюшной полостью.
Яичники овальной или миндалевидной формы – парные органы, имеющие розовато-серый окрас, длину около 4 сантиметров, ширину – 2 сантиметра, толщину – примерно 1 сантиметр. Передняя часть яичников крепится к широкой маточной связке, а задняя их часть расположена свободно.
Поверхность яичников представлена зародышевым эпителием, под которым находится:
- внутренний мозговой слой;
- внешний корковый.
Корковая составляющая яичника содержит фолликулы – женские яйцеклетки, которые участвуют в процессе зачатия.
Суть процедуры лапароскопии матки и придатков
Операции, осуществляющиеся методом лапароскопии, зарекомендовали себя как малоинвазивные и относительно безопасные для пациента. Правила подготовки и механизм самих хирургических манипуляций в брюшной полости аналогичны, как и при лапаротомии – полостном проникновении.
Лапароскопия матки и придатков, в отличие от лапаротомии, не требует нанесения разрезов большой длины и площади – все действия со внутренними органами происходят через 3-4 прокола. Длина проколов обычно не превышает 1 сантиметра. В один из проколов доктор вводит длинную полую трубку с камерой – лапароскоп. Прибор выводит на экран изображение состояния внутренних органов, и именно по нему доктор будет ориентироваться в проведении операции. Другие проколы делаются для того, чтобы ввести в полость живота троакары – полые трубки со специальными приспособлениями и креплениями. Посредством троакаров хирург получает возможность осуществлять хирургические манипуляции – разрезы, сшивание, коагулирование сосудов, и другие.
Лапароскопия считается операцией, после которой риски больших кровопотерь и развитого спаечного процесса сводятся к минимуму.
Осложнения
Процент осложнений при лапароскопии невысок, гораздо ниже, чем при операциях с обширными разрезами.
При введении троакара могут быть ранения внутренних органов, повреждения сосудов с кровотечением, при нагнетании газа может быть подкожная эмфизема.
Также к осложнениям можно отнести внутренние кровотечения при недостаточном клеммировании или прижигании сосудов в области операционной зоны. Все эти осложнения профилактируются точным соблюдением методики и тщательной ревизией органов брюшной полости при операции.
- по сравнению с полостными и сильно травмирующими операциями в гинекологии лапароскопия имеет ряд несомненных преимуществ, особенно в молодом возрасте: практически не остается шрамов от операции,
- меньше риск послеоперационных осложнений и спаек,
- период реабилитации значительно уменьшен.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Операция лапароскопия сравнительно недавно стала широко практиковаться среди гинекологов, занимающихся хирургией, поэтому многие женщины боятся, когда им назначают такое оперативное исследование, не понимают, что это значит, опасаясь боли и тяжелых осложнений. Однако лапароскопия в гинекологии считается одним из самых щадящих методов хирургического вмешательства, имеет минимум неприятных последствий и осложнений после применения.
Показания и противопоказания к лапароскопии органов
Чаще всего, лапароскопия назначается именно для удаления матки и придатков. Если лечащий врач ставит вопрос о необходимости изъятия органов у женщины репродуктивного возраста, значит, заболевания этих органов делают процесс зачатия и вынашивания плода невозможным, более того – ставят под угрозу жизнь пациентки. Когда у женщины наступает менопауза, медик может рекомендовать удалить орган при малейших признаках или подозрении на развитие опухолевых процессов.
Самыми распространёнными показаниями к процедуре являются:
- множественные фибриомы матки вместе с такими её заболеваниями как гипертрофия, предраковое перерождение, рубцы;
- гиперплазия эндометрия у женщин старше сорока (атипичная или рецидивирующая);
- рак матки, множественные или атипичные полипы в матке, аденомиоз;
- диагностирование и лечение перитонеального или трубного бесплодия;
- неспособность миометрия к сокращению или отслаивание приросшей плаценты экстренно после родов;
- прогрессирующие опухоли яичников;
- склерокистоз или апоплексия яичников в сочетании с опухолями в матке;
- гнойные воспаления яичника, которые перешли на маточные трубы и близко расположенные органы;
- внематочная беременность;
- необходимость контроля эффективности проводимого лечения, или подтверждение диагноза (речь идёт о диагностической лапароскопии).
Следует понимать, что, если операция проводится пациентке в возрасте, когда ещё не наступил климакс, с удалёнными придатками или маткой она не сможет зачать и выносить ребёнка, и дальнейшая её жизнь будет проходить с заместительной гормональной терапией, поэтому для удаления этих внутренних органов должны быть объективные, подтверждённые и проверенные показания.
Женщинам в возрасте старше 50 лет лечащий врач назначает операцию, если:
- диагностированы обильные кровотечения из матки;
- присутствуют опухолевые образования, которые активно прогрессируют;
- женщина находится в группе риска по развитию онкологических заболеваний репродуктивной системы.
В каких случаях проведение лапароскопического вмешательства невозможно? Среди противопоказаний к ней:
- выпадение матки: в таком случае, лапароскопический доступ в полость живота нецелесообразен, и оперативное вмешательство проводится через влагалище;
- размеры матки аналогичны размерам 16 недели беременности, и не приходят в норму даже после соответствующей медикаментозной терапии;
- кистомы яичников превышают 8 сантиметров в диаметре: новообразования такого размера просто не пройдут через лапароскопический прокол без нарушения их целостности, что категорически запрещено;
- если в брюшной полости скопилось более 1 литра свободной жидкости, назначается лапаротомическая операция;
- ожирение;
- диафрагмальные грыжи;
- большое количество спаек вокруг кишечника;
- патологии тока крови в области ствола мозга.
Осуществление подготовки к процедуре
Хирургическое вмешательство такого характера требует заранее спланированной подготовки.
Если у пациентки на фоне обильных менструаций или иных факторов развивается анемия, необходимо провести её лечение: например, принимать курс железосодержащих препаратов, в тяжёлых случаях значительно пониженного гемоглобина осуществить переливание крови.
Увеличенный размер матки является показанием к предварительному лечению специальными гормональными средствами гонадотропин-рилизинг фактора. Курс в таком случае длится от 3 до 6 месяцев.
Обязательно осуществляется кольпоскопическое обследование матки для выявления возможного наличия эрозии или иных патологий. При их обнаружении пациентка проходит соответствующее лечение, а операция может проводиться не ранее, чем через месяц после его успешного окончания.
За 14 дней до определённой даты операции, женщина сдаёт такие анализы:
- общий мочи и крови;
- коагулограмму;
- биохимический анализ крови;
- анализ на резус-фактор и группу крови;
- ПЦР-мазки из цервикального канала на определение возбудителей венерических заболеваний, а также на присутствие раковых клеток;
- ПЦР на ВИЧ и гепатиты;
- анализ крови на антитела к сифилису.
Кроме того, женщине необходимо пройти флюорографию и процедуру ЭКГ.
Запрещено во время подготовки к удалению принимать гормональные контрацептивы – оптимальным является барьерный метод предохранения.
Проведению операции предшествует госпитализация пациентки как минимум за сутки, так как сама лапароскопия проводится только в условиях стационара.
Дату осуществления вмешательства выбирают в период между окончанием менструальных выделений и наступлением овуляции.
За сутки до процедуры женщина переходит на облегчённую диету – из рациона необходимо исключить жареные и жирные блюда, и отдать предпочтение овощным супам и пюре, кашам, кисломолочным продуктам. Вечером перед сном и утром перед самой операцией необходимо очистить кишечник с помощью клизмы. Волосы с лобка и нижней части живота необходимо удалить.
Так как операция проводится исключительно под общим наркозом, после 18 часов принимать пищу запрещено. За 6-8 часов до начала вмешательства нельзя употреблять жидкость.
Накануне лапароскопии с вечера, и позже, утром, пациентке делают укол препарата, снижающего состояние тревожности.
Как проводится операция: виды лапароскопии матки и придатков
Перед началом вмешательства пациентка надевает на ноги специальные компрессионные чулки. После того, как она расположилась на кушетке в операционной, в вену и в мочевой пузырь ей вводятся два катетера. Через венозный в организм подаётся анестетик, в результате чего женщина переходит в состояние медикаментозного сна.
Как только наркоз начинает действовать, доктор проделывает необходимое количество надрезов, через которые в полость живота вводятся инструменты. Обязательное условие проведения операции – УЗИ-контроль, то есть состояние полости изнутри доктор видит и на мониторе УЗИ-аппарата, и через камеру лапароскопа.
Существует три типа проводимых операций. Их дифференциация зависит от объёма удаляемых органов:
- надвлагалищная ампутация подразумевает удаление только тела матки, при этом шейка и придатки остаются;
- тотальная гистерэктомия: в таком случае, матка изымается полностью, в то время как придатки не затрагиваются;
- радикальная гистерэктомия, при которой полностью удаляются матка и придатки, иногда и верхние отделы влагалища, а также тазовые и паховые лимфоузлы.
Операция при поликистозе яичников
Поликистоз — это многочисленное образование кист, которые операцию осложняют. В зависимости от степени сложности различают несколько видов лапароскопии:
- полное удаление повреждённого яичника;
- резекция — при этом методе удаляется та часть органа, которая поражена;
- декортизация — предполагает удаление внешней оболочки органов, это стимулирует разрыв фолликулов;
- каутеризация — с помощью лазерного оборудования кисты вскрываются и удаляется их содержимое;
- электродриллинг — выражается в воздействие тока на область кист.
При поликистозе любая из этих процедур может занимать 1 час.
Реабилитация: что происходит после лапароскопии
Безусловно, период восстановления после лапароскопии ощутимо короче, чем после лапаротомии, однако он всё равно занимает около 1 месяца.
В первые сутки сразу после операции женщине запрещено вставать и двигаться. Все физиологические потребности осуществляются с использованием специального судна.
На вторые сутки разрешено вставать с кровати, но только надев компрессионные чулки или колготы, и поддерживающий бандаж на живот. Такую “амуницию” необходимо будет надевать каждый раз перед тем, как начинать ходьбу. Врачи настаивают на том, что уже после вторых суток женщине необходимо много ходить, чтобы не допустить образования спаек, а также начала застойных процессов в лёгких.
Пребывание в стационаре длится от 3 до 5 суток. В это время медсёстры проделывают женщине обработку ран, а также вкалывают обезболивающие препараты по необходимости.
После выписки, попав домой, запрещено принимать ванну или душ – категорически нельзя мочить швы, пока их не снимут. Допускается частичное омывание.
Составляющая реабилитации после лапароскопии – диетические ограничения. Из рациона исключаются:
- сладости;
- кофе;
- шоколад;
- белый хлеб;
- жирные и острые блюда.
Главная задача диеты после процедуры – не допускать появления запоров. Необходимо перейти к дробной схеме питания – кушать 5-7 раз в день мелкими порциями. В меню женщины после операции допускаются молочные и овощные супы, каши, кисломолочные продукты.
Физические нагрузки, особенно с упором на область живота, строго запрещены, поэтому с подъёмом тяжестей или упражнениями на пресс необходимо будет повременить. Также необходимо воздерживаться от половых актов. Доктор может рекомендовать специальную лечебную гимнастику. Он же определяет длительность введённых ограничений в еде, интимной жизни и физической активности.
Снятие швов происходит примерно через 2 недели после вмешательства.
Послеоперационный период
По окончании операции хирурги останавливают кровотечение, извлекают лапароскоп и накладывают косметические швы. После этого проверяют состояние пациентки, фиксируют правильность рефлексов. Если все показатели в норме, ее перевозят в послеоперационное отделение. В гинекологии восстановительный период после лапароскопии минимальный. Уже в первые часы нельзя после лапароскопии лежать без активности, нужно начинать двигаться, чтобы наладить кровообращение в органах малого таза. Приветствуется умеренное движение, питье. Это является также профилактикой возможных нарушений перистальтики кишечника. Сроки нахождения под наблюдением в послеоперационный период варьируются от 1 дня до 1 недели максимум (при отсутствии осложнений). В первые часы могут сохраняться болевые ощущения в животе и пояснице, боли при глотании (последствия эндотрахеального наркоза).
В первые сутки может присутствовать субфебрильная температура, это считается вариантом нормы. Сукровичные выделения (а в дальнейшем просто слизистые) тоже не должны вызывать волнений в этот период. Выделения слизистой консистенции могут продолжаться до 2 недель. Ежедневно в период реабилитации проводится обработка швов антисептическими растворами. Вмешательство сопровождается воздействием на органы брюшной полости, в частности кишечника, хирургическими инструментами и введенным газом. По этой причине после лапароскопии при реабилитации может появляться тошнота и однократная рвота в первые часы в послеоперационной палате. При наличии этой проблемы через 2 часа разрешено выпить несколько глотков воды без газа, повторять в течение всего дня. При улучшении состояния на следующий день уже показано пить воду без ограничений и придерживаться легкой диеты. Если нет улучшений, продлевается наблюдение и питье жидкости в ограниченном количестве. Если перистальтика не восстанавливается, ее стимулируют использованием капельниц со специальным раствором. Для лучшего восстановления рекомендуется в первые сутки ограничиться лишь питьем. После лапароскопии нельзя долго находиться под солнцем на протяжении 2-3 недель, а также:
- На 2 месяца рекомендуется воздержаться от поднятия тяжестей и усиленных занятий спортом, особенно упражнений, требующих поднятия рук вверх (это же касается работ по дому).
- Возобновление половой активности возможно через 2-3 недели, однако необходимо уточнять у лечащего врача в каждом отдельном случае.
- Относительно планирования беременности сразу после операции противопоказаний нет, но желательно дать организму для восстановления несколько месяцев.
- Еще одно ограничение связано с двухмесячным запретом на прием ванн, посещение бани и сауны во избежание появления и развития инфекций.
- Прием алкоголя в первый месяц повышает риск возникновения кровотечений.